周りにACLSの受講経験者が全くいない..
ネットで調べてもコース内容がどんな感じかイメージがつかない..
わたしのように急にACLSを受講しなければならず、受講経験者からの話が聞けないナースのためにACLS プロバイダーコースを受けるための勉強のポイントとコースの流れについてこの記事で紹介していきます。
Contents
ACLSとは?
ACLSとはAdvanced Cardiovascular life Support:2次救命処置のこと。
ACLSを受けるにはまずBLS Basic Life Support:1次救命処置 のコースを受講しなければいけません。
BLS(1次救命処置)を受講した後、その日からライセンスが付与されます。
なので、すぐにACLSの申し込みが可能になります。
申し込みは可能なのですが..
- 事前学習の自己評価を受けなければいけない..
- 覚えることが多い..(頭の中を整理した方がいい..)
少し期間をあけて受講することをお勧めします。

良い子の皆さんは真似しないように 😥
AHAとは?
BLSを受けた方はすでに知っていると思いますが、AHAとは「アメリカ心臓協会」のことです
AHA:American Heart Associationの略
テキストも日本語訳になっていますが、とにかくテキストが読みにくい…短期間で習得するには
- 日本語の意味が理解しずらいところがある
- 英語と日本語の表記が混じっている
- 同じ意味の単語もページによっては英単語だったり、日本語訳だったり..
- ページをまたいで説明があり読みにくい..
- 付録でアルゴリズムの表がありますがデカイ..(ポケットに入るんかい?)
などACLSのテキストの読み方にもなれる必要がある
時間に余裕のある人はゆっくりテキストを最初から最後まで読めるので理解はできると思います。
ACLSを受けるためのコストはいくらぐらい?
基本的に5年に1回改定がある為、現在G2015(2015年版)のテキストを購入する必要があります。

【テキスト代】
| BLS(1日) | ¥5,762(ポケットマスク付き)送料なし |
| ACLS プロバイダーコース(2日) | ¥8,100(ポケットマスクなし)送料込み |
(日本ACLS協会ホームページ 会員サイトの場合)
【受講料】
| BLS(1日) | ¥18,100(税込) |
| ACLS プロバイダーコース(2日) | ¥38,300(税込) |
BLS受講だけで合計¥23,862
ACLS受講だけで合計¥46,400
ACLSプロバイダーの資格を取るのに 最低でも合計¥62,162かかりました。
東京・大阪・福岡エリアではコース受講の日程回数が多いですが、わたしのように愛知県在住だと受講できる日程に限りがあり急ぎで受講したい方は東京トレーニングラボ(浜松町)がオススメです。
ACLSプロバイダーコース事前学習
ACLSプロバイダーコース受講前に必ず事前学習が必要です。
- WEB
どちらでも受講できます。
- 受講が決まったら申し込みのメールが届く
- そこのリンクから事前学習を行う
- ACLSプロバイダーコースのテキスト内に記載されているコード入力する
- 英語のサイトから日本語のサイトへ移動します。
Webから受講する場合は合格点になるまで修了書が発行できません。
ACLSプロバイダーコース2日間の講座のタイムテーブル
BLSの知識があることが前提でどんどん講義が進んでいきます。
オリエンテーション 蘇生科学・体系的アプローチ(DVD) BLSスキルテスト:2グループに分かれて実施 チームダイナミクス・メガコード(DVD) 昼休憩 1時間程度 メガコード実習:4グループぐらいに分かれてグループごとに問題が出されます。1グループ5人程度。 メガコードテスト 解散(講義解散時間の目安は当日教えてもらえます) 終了予定時間は18:00ぐらい

おまけの講習(任意):死への対応
講義:グループディスカッション
4グループぐらいに分かれてグループごとに問題が出されます。
脳卒中の治療目標
メガコード実習後テスト
筆記試験:テキスト持ち込みOK(ただし、紙媒体のみ)
2日目はだいたい15:00ぐらいまでのようです。

効率よく勉強するポイント
まずテキストの最後のページにあるメガコードチェックリストを確認!
ポイントを押さえることで時間がないナースでもACLSを効率的に習得できます。
ACLSで重要な3つのテーマは
- 『心肺停止』
- 『呼吸停止』
- 『重症不整脈』
この3つです。
現場で起こりうる様々なシナリオを想定しメガコード(Mega Code)が作られています。
メガコード(Mega Code)ってなに?
メガコード(Mega code)とは「あらかじめ決まった実技体験」のことです。
例えばACLSではメガコードチェックリストでシナリオが決まっています。
- 徐脈→VF(心室細動)→心静止→PCAC(Post Cardiac arrest care)
- 頻脈→VF(心室細動)→PEA(Pulseless Electrical Activity:無脈性電気活動)→PCAC(Post Cardiac arrest care)
などのシナリオがありどのように対応するのか?グループで実技をしていきます。
*テキストの最後の方にシナリオがあります*
メガコードで使われるマネキンのことをメガマネキンと呼びます。
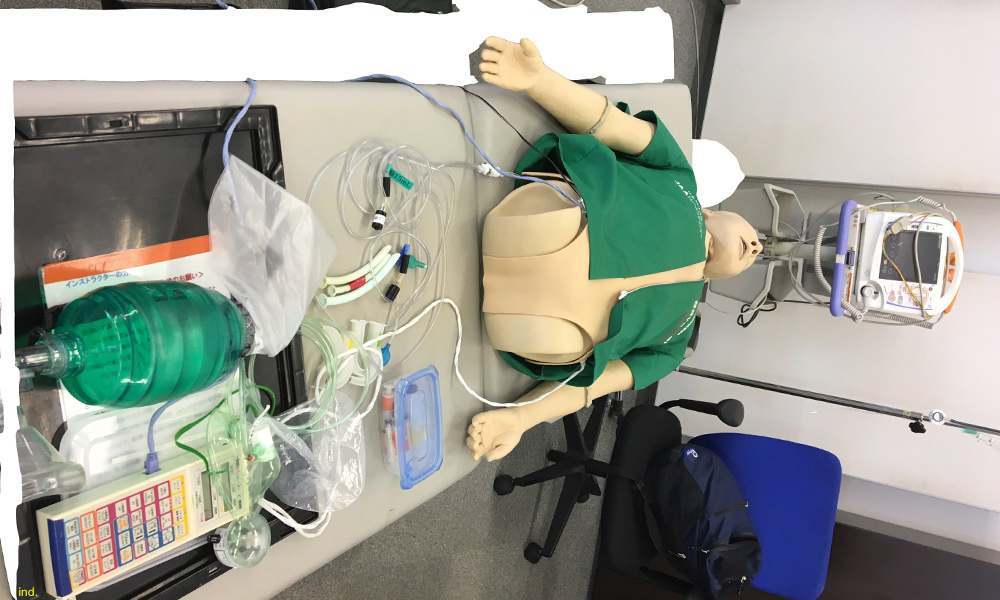
脈があるかどうか本当に頸動脈で確認ができるマネキンですw
- チームリーダー
- CPR/気道
- 除細動器
- 記録
などの役割分担をして複数の人が人形を使って、現実に起こる場面を想定し実際に起こった時に適切に対応できるようにする学習スタイルです。
リーダーの役割は日本ではドクターがしていることがほとんどなのでちょっとやりにくいですが.. 🙄
この際『ドクター』役を演じている!とか
『私はボスだ!』と思って楽しんでメガコードテストを受けてみましょう!
海外のACLSのYouTubeですが役割がわかりやすいので、ちょっとどんな感じかぜひ見てみてください。(約21分42秒)
↑
注意!現在の体温管理は 32〜36度が目標 最低でも24時間です!(YouTubeの中の温度と違います)
メガコードの順番とチェックリストを確認
- 徐脈
- 頻脈
- pVT:無脈性心室頻拍
- VT:心室頻拍
- VF:心室細動
- PEA(Pulseless Electrical Activity):無脈性電気活動
- ROSC:自己心拍再開
- PCAC(Post Cardiac arrest care):ROSC(自己心拍再開)後、ABCDE再評価が必要
- 不整脈:ウェッケンバッハ・モービッツⅡ型・Ⅲ度の房室ブロック
は必ず押さえておきましょう
アルゴリズムとは?
「病状の問題を解決するための手順をマニュアル化したもの」をアルゴリズムと呼んでいます。

『今がどのアルゴリズムで、どのアルゴリズムに沿って行動していくのか?』明確に判断する必要があります。
症候性ってなに??
症候性って言われても、漠然としていてわかりにくい言葉ですが
症候性=「症状のある状態」と考えればいいです。
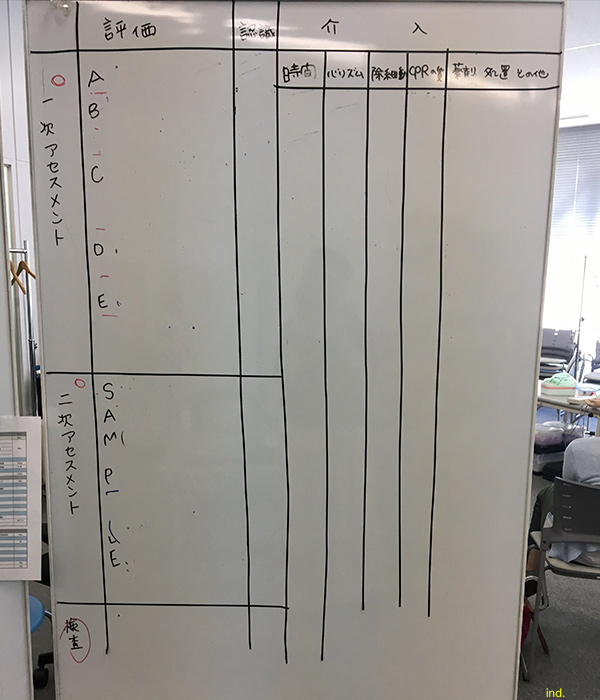
1次アセスメントABCDE
1次アセスメントはみなさんおなじみのABCDEですね。ACLSでは声に出して確認していることをインストラクターに伝えていかなければいけません。一次アセスメントに入る前にBLSのアセスメントをします。


通常臨床では一気に全身状態をチェックしまいますが、ACLS実技ではインストラクターに
『私はちゃんと観察していますよ』ってことを言葉に出して表現することも大切です。
例えば

ABCDE
| Airway:気道 |
|
| Breathing:呼吸 |
|
| Circulation:循環 |
|
| Disability:神経障害 |
|
| Exposure:全身脱衣 | 身体診察を行えるように衣服をぬがせ外傷の明らかな兆候 出血・熱傷・不自然な外傷・メディカルブレスレットの有無を確認 |
AVPUとは
| A:Alert | 覚醒して見当識あり/意識晴明 | ECS1桁 |
| V:Verbal/Voice | 言葉により反応するが、見当識なし/声に反応 | ECS1〜2桁 |
| P:Painful | 痛みにのみ反応する/痛みに反応 | ECS2〜3桁 |
| U:Unresponsive | 言葉にも痛みにも反応しない/反応なし | ECS3桁 |
2次アセスメントSAMPLE(サンプル)で情報収集
2次アセスメントSAMPLE(サンプル)を使って情報収集。患者の状態に関して具体的に質問していくことで焦点を絞った病歴の収集ができます。

| Signs and symptons:自他覚症状 | どんな症状があるのか? |
| Allergies:アレルギー | アレルギーの有無 |
| Medications:薬物(最終投与量を含む) | 現在飲んでいる薬は? |
| Past Medical History:病歴 | 既往歴など |
| Last/Liquids Meal consumed:最後に摂取した食事 | いつが最後の食事か確認しなければ、嘔吐するリスクがある |
| Events:イベント | ERに受診するまでの出来事。どんな症状があったのか?ここ数ヶ月体調の変化はなかったのか? |
心停止の主な原因を確認するHとT
2次アセスメントで大切なHとT
| H | T |
| Hypovolemia(循環血流量減少) | Tension pneumothrax(緊張性気胸) |
| Hypoxia(低酸素血症) | Tamponade, Cardiac(心タンポナーデ) |
| Hydorogen ion(アシドーシス) | Toxins(毒物) |
| Hypo/Hyper kalemia(低/高カルシウム血症) | Thrombosis Pulmonary(肺動脈血栓症) |
| Hypothermia(低体温) | Thrombosis Coronary(冠動脈血栓症) |
AED/除細動器(Defibrillator)について
院外ではAED
院内では除細動器
を使います。院内にある除細動器では経皮ペーシング・AEDモードも使えるので院内にある除細動器の使い方は積極的に学んでいきましょう。
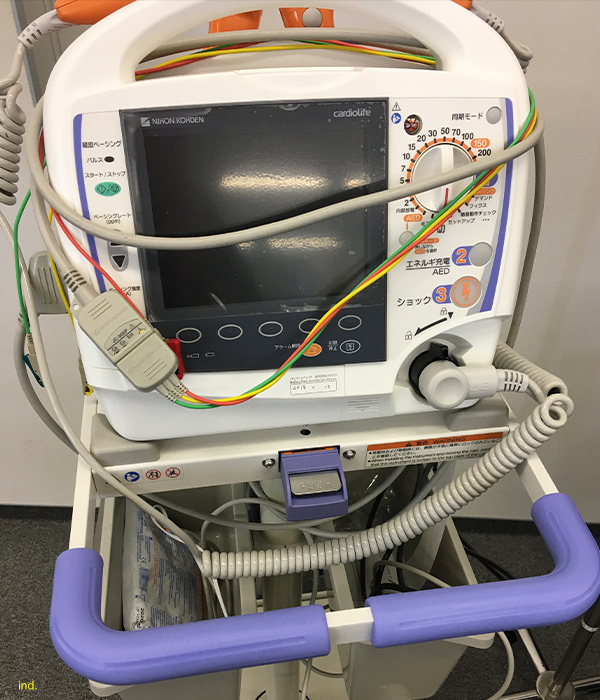
ショックが必要な不整脈
ACLSではショックが必要か不必要か?見分ける必要があります。
ショックが必要なpVT(無脈性心室頻拍)・VF(心室頻拍)は除細動器の準備ができるまでCPRを行います。
ショックが非適応:PEA(Pulseless Electrical Activity):無脈性電気活動/心静止(Asystole:エイシストール)
同期モードと非同期モード
同期モード:Cardioversion(カーディオ バージョン)
- Af(atrial fibrillation):心房細動
- AF(atrial flutter):心房粗動 フラッターと読んだりAFLと略すこともあります。
- VT(ventricular tachycardia):心室頻拍
- PSVT(paroxysmal supraventricular tachycardia):発作性上室頻拍

非同期モード:Defibrillator (ディフィブリエーター)
- VF(Ventricular fibrillation):心室頻拍
- pVT(pulseless ventricular tachycardia):無脈性心室頻拍
除細動器の単相性と2相性の違いとエネルギー値
除細動を使う目的:細動を起こした心臓に電気ショック(エネルギー)を与え心筋を一気に興奮させ正常な調律に戻す。
単相性(monophasic)
電流が1方向に流れる
初回エネルギー:360J
2相性(biphasic)
電流が2方向に流れる
初回エネルギー:120〜200J
2階目以降は初回と同等もしくは増量してもいい
基本的にジュール数はそれぞれのデバイスの推奨値設定にあわせます。
ROSC(自己心拍再開)を確認したら
TTM:Tergeted Temperture Management(体温管理療法)
32〜36度(89.6〜95.2F)24時間目標・24時間おきに再評価
ACLS プロバイダーコースの筆記テストについて
筆記テストは50問 84%取れれば合格。
ただし、84%以下でも呼び出されて
- どこが
- なぜ
間違えたのか再度答えるチャンスをくれますのでご安心を。

福岡・博多トレーニングセンターでは1日コースやプレコースなどもあるようなので2日間連休が取れない人など確認してみるのもいいと思います。
あとACLSのテキストは分厚くどのページに書いているのか答えを時間内に探すのに苦労します。

迷走神経刺激
SVT/PSVTなどの上室性頻拍では迷走神経を刺激して発作を抑える事もできます。
昔は
- 眼球を圧迫(:網膜剥離のリスクあり)
- 頸動脈の圧迫(:脳梗塞のリスクあり)
- 冷たい水で頭を冷やす
と言われていた時期もありましたが現在推奨されているのは
息こらえ(Valsaiva:ヴァルサルヴァ)法
息をこらえる事で脈を遅くする方法です。
息をこらえをやめた後に徐脈になるので、息こらえしている間は徐脈にはなりません。
10ccのシリンジを使って息を吹き出す方法もあります。
- ベッド45度ぐらいで座ってもらう
- 10ccシリンジの注入口(針をつける方)から自分で息を吐き出してもらう
- 終わった後、両足を挙上する
デブリーフィング(debriefing)とは
デブリーフィング(debriefing)とは災害や精神的ショックを経験した人たちに対して行われる支援のこと。
ACLSって落ちるの?
ACLS受けたら落ちた..
なんて話もありますが実はできるまで繰り返しその日に行います。実技・筆記とも。
なので受講して落ちることはないようです。(2019年)
まとめ
なんとなく受講の流れや勉強のポイントがわかれば、当日までに準備がしやすいと思います。
ACLSのポイント
- 徐脈
- 頻脈
- pVT:無脈性心室頻拍
- VT:心室頻拍
- VF:心室細動
- PEA(Pulseless Electrical Activity):無脈性電気活動
- ROSC:自己心拍再開
- PCAC(Post Cardiac arrest care):ROSC(自己心拍再開)後、ABCDE再評価が必要
- HとT
- 不整脈:ウェッケンバッハ・モービッツⅡ型・Ⅲ度の房室ブロック
- 除細動器(同期・非同期)
- 各アルゴリズム:徐脈→VF(心室細動)→心静止→PCAC(Post Cardiac arrest care)など。最後はPCACになってるので必ずVF/PCACは押さえておく
受講してみて改めて感じたのは質の高いCPRや救命を行うためにはトレーニングが不可欠。練習あるのみだって事。
チームの一員として働くと同じレベルの知識は最低限必要になってくる。1人だけ受講していてもチームで動けれなければ意味がない..結局、医療はチームでスキルアップしていくことで加速度的に生存率も上がっていくわけだから..
この記事が今後ACLSを受けるナース達の参考になれば嬉しいです♪
自由に働き方を選べるナースになる!
次世代型ナースに送る
人生設計図プレゼント!
- 今後そのままナースを続けるのか?
- それとも起業をを目指すのか?
- ハイブリッドで働くか?
全てあなた次第です..
















ありがとうございます!!とても参考になりました!頑張って試験受けてきます。
ちかさん
頑張ってきてくださいね!応援しています。